Fattori sociali e culturali nell’uso degli antibiotici
Diversi studi mostrano che fattori sociali e culturali svolgono un ruolo importante nel consumo di antimicrobici. L’efficacia di un intervento per ottimizzare l’uso di questi farmaci sarà conseguentemente influenzata dall’ambiente sociale e istituzionale nel quale tale intervento è implementato.
Recentemente, la Public Health Agency of Canada ha diffuso una revisione della letteratura, nella quale è esposta una sintesi dei fattori sociali e culturali correlati all’uso di farmaci antimicrobici: questa pubblicazione ha dato lo spunto per redigere questo approfondimento.
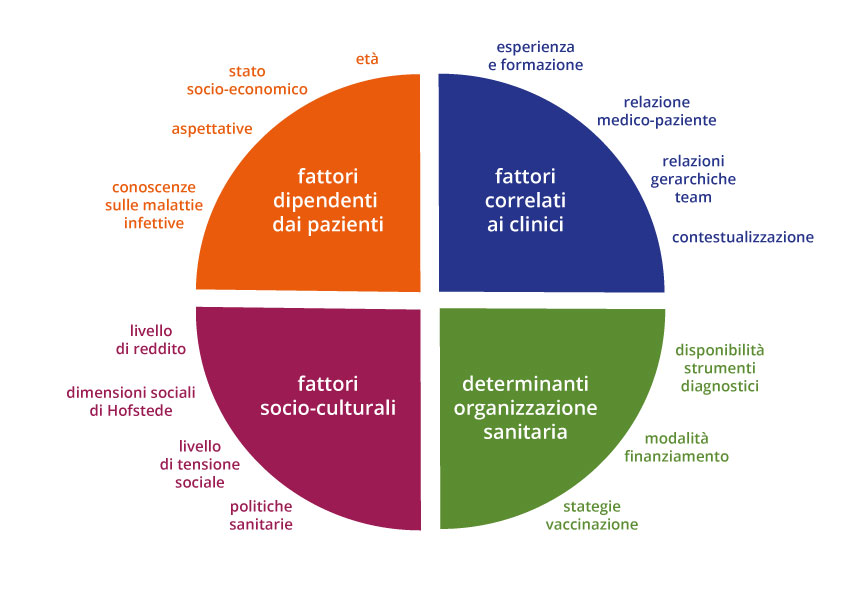
Fattori dipendenti dai pazienti
Tra i determinanti più studiati ci sono gli atteggiamenti culturali dei pazienti nei confronti di questa classe di farmaci, in particolare le incertezze riguardanti il ruolo degli antibiotici nel trattamento di infezioni virali e le conoscenze generali sulle malattie infettive. Uno studio1 ha rivelato che le persone ritengono che il rischio non li riguardi direttamente, e che le conoscenze e lo sviluppo delle strategie di contrasto della resistenza siano appannaggio esclusivo dei medici.
Gli studi canadesi hanno dimostrato un forte legame tra la stagione influenzale e l'aumento del consumo di antibiotici. Questo è effetto della convinzione che gli antibiotici possano avere un ruolo nel combattere malattie causate da virus. In Ontario, lo sviluppo di un programma universale d’immunizzazione influenzale ha fatto registrare una diminuzione delle prescrizioni di antibiotici connesse a manifestazioni respiratorie associate all'influenza.
La tabella 1 mostra la percentuale di aumento del consumo di antibiotici totali e di chinoloni nella stagione invernale in Toscana (fonte: ARS Toscana) e in Italia (fonte: ECDC). L’eccesso di consumo è dovuto all’uso di antibiotici per patologie virali stagionali. Il dato regionale, anche se in forte diminuzione nel 2018, è simile a quello nazionale. Non sono ancora disponibili stime recenti di questi indicatori per l’Unione Europea nel suo insieme, tuttavia le tabelle pubblicate dall’ECDC per il 2017 mostrano ampie variazioni tra i diversi Paesi (aumento del consumo totale del 53,0% in Austria e dell’11,1% in UK).
Tabella 1. Percentuale di aumento del consumo di antibiotici totale e di chinoloni nella stagione invernale in Toscana.

Le aspettative del paziente e del caregiver sono state identificate tra le cause dell’inappropriatezza prescrittiva da parte di medici di assistenza primaria. I genitori sono più propensi ad aspettarsi un antibiotico se il loro bambino è stato precedentemente trattato con tale classe di farmaci. Uno studio ha evidenziato che un fattore che influenza la domanda di antibiotici nei bambini è rappresentato dalla necessità dei genitori di tornare a lavoro. Indagini condotte negli Stati Uniti hanno mostrato che gli immigrati recenti da paesi in cui sono disponibili antibiotici “da banco” avevano maggiori aspettative di ricevere antibiotici per infezioni delle vie respiratorie superiori rispetto alla popolazione generale. Età (gruppi di pazienti più giovani e più anziani), basso stato socioeconomico, essere nati in paesi stranieri, vivere in contesti urbani, polipatologia e mancanza di accesso all'assistenza sanitaria sono spesso associati con maggiore o inappropriato uso di antibiotici.
Fattori correlati ai clinici
Diversi studi suggeriscono che i medici sono influenzati dal desiderio di mantenere o stabilire relazioni positive con pazienti e prescrivono secondo la propria percezione delle aspettative di questi. Una revisione sistematica condotta nei paesi dell'OCSE ha dimostrato che, anche se i singoli medici sono consapevoli della gravità del problema della resistenza antimicrobica, attribuiscono ad essa un basso livello di priorità e pensano di non potervi incidere con la propria condotta prescrittiva.
La partecipazione del paziente al processo decisionale è riconosciuta come una strategia efficace per ridurre l'abuso di trattamenti. La relazione paziente-professionista è stata descritta come uno dei determinanti più importanti dell’uso di antibiotici: uno stile comunicativo che riduce la distanza tra paziente e medico può determinare la riduzione dell’uso inappropriato di tali farmaci, al pari di fattori culturali che comprendono il concetto di salute e di malattia, e il significato stesso che la società attribuisce alla malattia2. L’autorità e lo status del medico, percepiti dal paziente, sono importanti nell’influenzare la prescrizione di antibiotici, anche perché determinano lo stile della comunicazione e del processo decisionale.
Le relazioni gerarchiche all’interno del team medico e tra diversi servizi specialistici sono state descritte tra i determinanti della prescrizione, in particolare i professionisti senior sono ritenuti altamente influenti nelle scelte sugli antimicrobici, anche quando i medici più giovani hanno la percezione che la decisione non sarebbe corretta3.
Uno studio condotto sulle prescrizioni di medici generalisti, internisti e pediatri degli Stati Uniti mostra che i professionisti con molta attività di prescrizione antibiotica hanno maggiori probabilità di prescrivere antibiotici inappropriatamente, rispetto ai colleghi con volumi di attività inferiori. Sono associati alla prescrizione inappropriata: età più avanzata, specialità medica e un numero maggiore di anni di pratica. D’altro canto, una revisione sistematica dell'OCSE ha dimostrato che la mancanza di esperienza clinica e di formazione medica continua si associano a prescrizioni inappropriate: la relazione con l’anzianità di pratica è apparentemente discordante, ma potrebbe riferirsi a dinamiche differenti che determinano l’eccesso di prescrizione nelle prime fasi della carriera e in quelle più avanzate.
Determinanti dell’organizzazione sanitaria
L'incertezza diagnostica può svolgere un ruolo nell’uso inappropriato di antibiotici. La disponibilità e l’accessibilità di adeguati strumenti diagnostici possono aiutare a identificare la causa dell'infezione, consentendo in tal modo di distinguere le infezioni che richiedono un trattamento antimicrobico. L’incertezza diagnostica insieme al desiderio di evitare le complicazioni possono essere driver importanti d’inappropriata prescrizione antimicrobica.
Fattori economico - sociali, come le modalità di finanziamento dell'assistenza sanitaria e le strategie di mercato, possono influenzare le prescrizioni di antibiotici.
Gli investimenti nello sviluppo di nuovi vaccini e l'implementazione di strategie di vaccinazione contribuiscono a ridurre la trasmissione e l'impatto di batteri resistenti agli antimicrobici diminuendo la suscettibilità a varie malattie infettive4.
Fattori socio-culturali
In uno studio europeo è stata osservata una correlazione moderata tra resistenza antimicrobica e disuguaglianza di reddito in 15 paesi. Analogamente, il Programma regionale di osservazione dei Livelli essenziali di assistenza - PROLEA sviluppato dall'ARS (che monitora il livello di applicazione del Nuovo Sistema di Garanzia in Toscana utilizzando, tra i criteri di stratificazione della popolazione, determinanti sociali come il reddito, il titolo di studio e l’indice di deprivazione) misura il “Consumo pro capite di farmaci sentinella/traccianti. Antibiotici” (D14C). Per questo indicatore, a livello regionale, si rileva un uso di antibiotici significativamente maggiore per livelli di reddito basso e medio rispetto a livelli di reddito alto e molto alto (vedi figura 1).
Figura 1. Livello di reddito. D14C - Consumo pro-capite di farmaci sentinella/traccianti. Antibiotici. Regione Toscana. Periodo: 2014-2018

Uno studio canadese ha riscontrato un aumento della domanda di antibiotici in popolazioni con alte percentuali d’individui a basso reddito, alti livelli di disoccupazione e basse percentuali di persone con un diploma di laurea. Il grado di uncertainty avoidance (valutazione di quanto la popolazione di un dato ambito nazionale riesca a tollerare l’incertezza) è particolarmente studiato tra le dimensioni culturali, poiché influenza la richiesta da parte dei pazienti e la conseguente prescrizione dei professionisti, in situazioni in cui l'indicazione al trattamento non è certa. In studi ecologici è stata trovata una correlazione significativa tra il grado di uncertainty avoidance e l’uso di antibiotici.
A livello europeo, alcune revisioni sistematiche della letteratura hanno posto in evidenza che le dimensioni culturali “distanza percepita dal potere”, “uncertainty avoidance” e “mascolinità – femminilità” della società sono correlate con l’uso degli antibiotici: quando queste dimensioni hanno score elevati, la prescrizione di antibiotici è interpretata come un segno di potere ed esperienza del medico, riduce - sia nel medico che nel paziente - la paura legata all’incertezza della diagnosi e della prognosi ed è vista come un rimedio utile a perseguire la necessità di continuare a lavorare anche se si è malati. Oltre che con la prescrizione, “uncertainty avoidance” e “mascolinità - femminilità” sono correlate anche all’uso inappropriato di antibiotici.
Si riscontra maggiore appropriatezza in Paesi con basso livello di tensione sociale e sentimenti negativi, maggiore tolleranza all’incertezza e differenti stili di vita e la tendenza alla cooperazione a all’attenzione ai più deboli. Paesi con minore uso di antibiotici in comunità sono inoltre caratterizzati da più alti livelli di uguaglianza nella società, dove i medici in generale utilizzano stili di comunicazione basati sulla condivisione. I Paesi con minore uso di antibiotici risultano in genere ben governati, con politiche sanitarie efficaci e con un alto livello di educazione. Se una certa nazione mostra alti livelli di corruzione e gestione inefficiente, le strategie di controllo della prescrizione e distribuzione degli antibiotici dovrebbero essere disegnate in modo da essere efficaci anche a livello delle singole farmacie e dei medici delle cure primarie5.
Bibliografia essenziale
- McCullough AR et al. A systematic review of the public’s knowledge and beliefs about antibiotic resistance. J Antimicrob Chemother. 2016; 71(1):27-33
- Gayagisiz U, Lajunen T, Gayagisiz E. Socio-economic factors, cultural values, national personality and antibiotic use: a cross-cultural study among European countries. J of Infection and Public Health. 2017; 10:755-760
- Broom J, Broom A, Kirby E. The drivers of antimicrobial use across institutions, stakeholders and economic settings: a paradigm shift is required for effective optimization. Journal of antimicrobial Chemotherapy 2019. doi:10.1093/jac/dkz233
- Harbarth S, Monnet DL. Cultural and Socioeconomic Determinants of Antibiotic Use. In: Gould IM, van der Meer JW, editors. Antibiotic Policies: Fighting Resistance. Boston, Springer; 2008:29-40
- Touboul-Lundgren P et al. Identification of cultural determinants of antibiotic use cited in primary care in europe: a mixed research synthesis study of integrated design “Culture is all around us”. BMC Public Health 2015;15.908. doi: 10.1186/s12889-015-2254-8
Consulta anche la bibliografia di approfondimento
