Il punto sul distanziamento sociale nella pandemia di COVID-19
I risultati di una revisione sistematica pubblicati su Lancet
Infection Control · 2 luglio, 2020
Gemmi F
Coordinatore Osservatorio per la qualità e l'equità, ARS Toscana
Tra le parole chiave che hanno caratterizzato la pandemia causata dal Sars-CoV-2, distanziamento sociale o distanziamento fisico si collocano tra le più popolari.
Della terminologia si è occupata persino l’Accademia delle Crusca, definendo che: “sebbene per attuare il distanziamento sociale in ambito epidemiologico si intenda non solo il mantenere la distanza di sicurezza interpersonale ... ma anche, ad esempio, evitare gli assembramenti o di uscire di casa se non per motivi di lavoro o di necessità, è oggi piuttosto frequente l’attribuzione a distanziamento sociale del significato di ‘distanza fisica tra le persone’ (variabile da uno a due metri) da mantenere per evitare il contagio[1].
Tralasciando gli aspetti lessicali, questa distanza è stata oggetto di varie definizioni anche in ambito pratico, e fin dall’inizio la distanza di sicurezza è stata variamente espressa nella comunicazione istituzionale, in questo aspetto come in molti altri carente e confondente fin dall’inizio della pandemia (consigliamo l’ascolto della relazione di Pierluigi Lopalco in un recente webinar di ARS)[2]
Le raccomandazioni emesse dalle varie autorità istituzionali nazionali e internazionale sono dunque variabili: il Ministero della Salute prescrive ai conviventi di un caso di “mantenere una distanza di almeno 1 metro dalla persona malata”[3]; questa indicazione risulta coerente con quanto affermato dall’Istituto Superiore di Sanità in diversi documenti, come per esempio il rapporto ad interim 1/2020, dove è raccomandato che “in presenza di altre persone, deve essere mantenuta una distanza di almeno un metro e deve essere assolutamente evitato ogni contatto diretto (compresi strette di mano, baci e abbracci)”.
Tuttavia, lo stesso ISS, nella guida per il contact tracing dei casi, pronuncia: “Si ritiene che la trasmissione da persona a persona avvenga principalmente attraverso l’inalazione di goccioline respiratorie emesse nell’aria quando una persona infetta tossisce, starnutisce o parla. Poiché le goccioline di solito cadono entro pochi metri, la probabilità di trasmissione diminuisce se le persone rimangono ad almeno 2 metri di distanza l’uno dall’altra”.[4]
Il metro è considerato come riferimento anche dall’ECDC (one metre or more away from people infected).[5]
La Regione Toscana, in diversi atti e nelle FAQ raccomanda per una migliore tutela della salute propria e collettiva la distanza interpersonale di 1,8 metri; durante l'attività sportiva 2 metri.[6]
Che origine ha il valore di 1,8 metri? In tal senso si era espresso il CDC statunitense, che asseriva “to practice social or physical distancing stay at least 6 feet (about 2 arms’ length) from other people”. Sei piedi corrispondono a 1,829 metri, più o meno la lunghezza di due braccia.[7]
Il 27 giugno 2020, The Lancet ha pubblicato i risultati di una corposa revisione sistematica e metanalisi, finanziata dall’Organizzazione mondiale della Sanità (che tuttavia non ha concesso l’uso del logo nell’articolo), su distanziamento fisico, maschere facciali e protezioni oculari nella prevenzione della trasmissione di SARS-CoV-2.[8]
È noto che SARS-CoV-2 si trasmette da persona a persona tramite contatto stretto, causando la COViD-19. Non è ancora completamente chiaro se il virus può essere trasmesso tramite aerosol: RNA virale è stato trovato nell’aria in alcuni studi, ma non in altri, e il reperimento di RNA virale non indica necessariamente che il virus possa replicarsi e causare infezione. Conseguentemente, la distanza da un paziente alla quale il virus può infettare e il distanziamento ottimale da mantenere tra persone per evitare il contagio sono incerti.
L’ambizione dello studio sarebbe stata quella di definire la distanza ottimale per evitare il contagio. La ricerca è basata su 172 articoli pubblicati in 16 paesi: non è stato possibile reperire nessun trial randomizzato controllato, mentre sono stati ritenuti rilevanti 44 studi comparativi effettuati sia in ambienti sanitari che non sanitari. I 44 studi utilizzati per la metanalisi riportano osservazioni eseguite sulla CoViD-19, sulla SARS e sulla MERS.
Gli studi mostrano una forte correlazione tra la vicinanza dell’esposizione e il rischio di infezione. Anche se alcuni studi sono eseguiti in focolai di CoViD-19, la relazione è indipendente dalla specie virale (dipende dalla modalità di trasmissione, non dall’agente infettivo). Si è trovata una riduzione del rischio di infezione dell’82% a un metro di distanza, sia in setting sanitario che in comunità (odds ratio aggiustato 0,18; 95% CI 0,09-0,38). Ogni ulteriore metro di separazione aumenta più del doppio l’effetto protettivo (variazione del rischio relativo - RR 2,02 per metro; p=0,041).
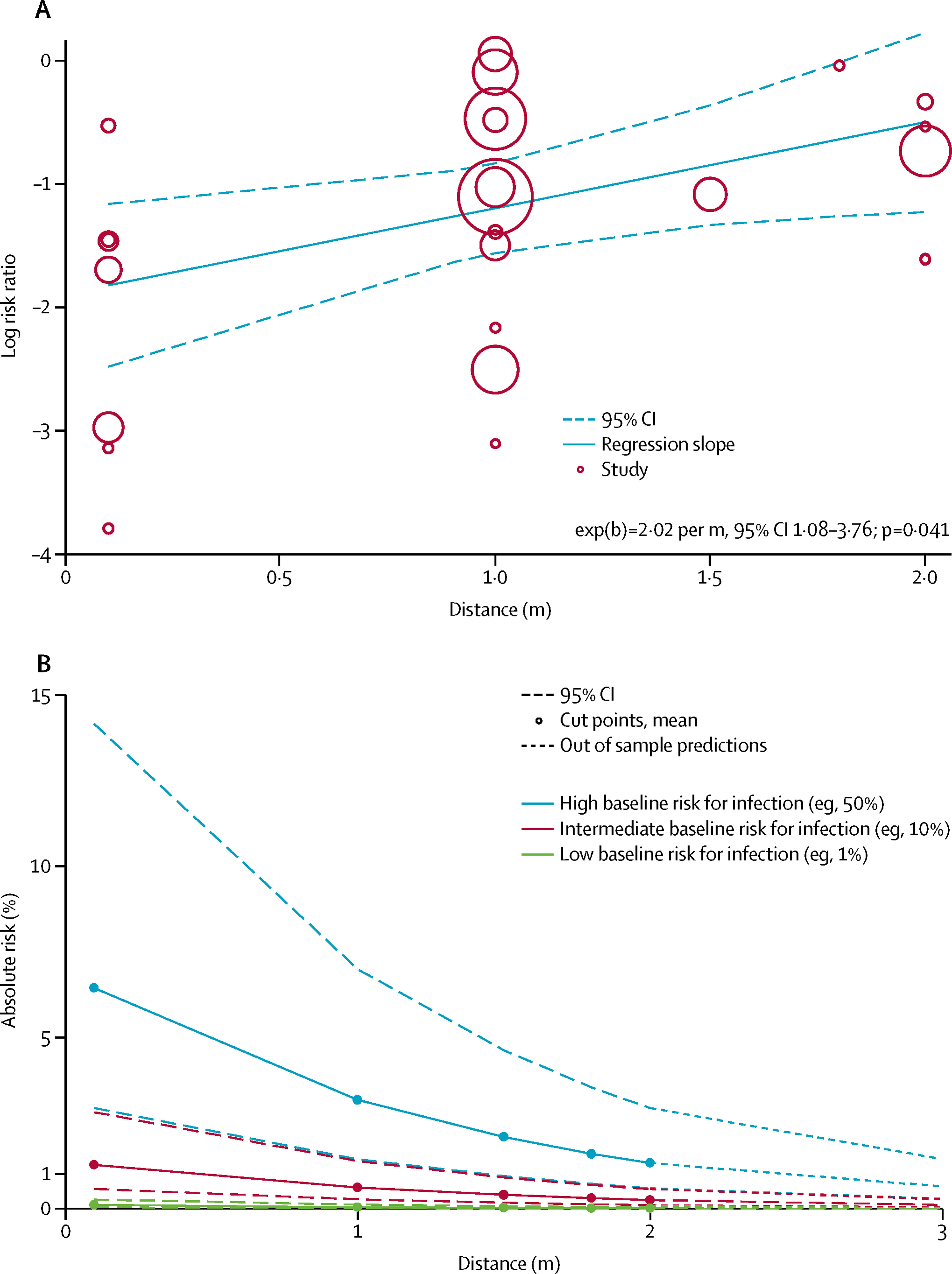
Figura 1 - Meta-regressione della variazione del rischio relativo con l'aumentare della distanza da un individuo infetto (A). Rischio assoluto di trasmissione da un individuo infetto da SARS-CoV-2, SARS-CoV o MERS-CoV con rischio basale variabile e distanza crescente (B). Da Chu, 2020, The Lancet, articolo citato.
Le conclusioni esprimono, come migliore evidenza disponibile, che le attuali politiche del mantenimento di almeno un metro di distanza fisica producono un’ampia riduzione del rischio di infezione, e che distanze di due metri potrebbero essere ancora più efficaci. I risultati della review comportano dati rilevanti per i modelli di contact tracing.
Gli studi esaminati confermano inoltre che l’uso di maschere facciali risulta protettivo sia per il personale sanitario che per la popolazione generale, e che l'impiego di protezioni degli occhi conferisce benefici addizionali: tuttavia nessuno di questi interventi assicura per sé una protezione assoluta.
Studi comparativi mostrano un maggiore effetto delle maschere N95 (efficacia filtrante 95%, di pari efficacia alle FFP2 - 94%) rispetto agli altri tipi di mascherina, ma il risultato non è confermato in quattro studi randomizzati.
I risultati della metanalisi continuano a supportare non solo l’affermazione che le mascherine in generale si associano a una riduzione del rischio di contagio da SARS-COV-2, SARS-CoV e MERS-CoV, ma anche che le N95/FFP2 siano più protettive delle mascherine chirurgiche non riutilizzabili e di quelle di cotone multistrato riutilizzabili.
L’articolo è introdotto da un commento di Raina MacIntyre e Quanyi Wang[9], che aprono con l’osservazione che la scelta delle modalità di protezione respiratoria è stato un problema dibattuto sia nella pandemia di influenza A H1N1, che nell’epidemia di Ebola del 2014 e nell’attuale pandemia di COViD-19. Tutte le istituzioni sono state coerenti nell'indicare come necessario un distanziamento fisico di uno o due metri, ma non c’è stato accordo sulla protezione delle vie respiratorie con maschere o con filtranti facciali: “Questa discrepanza riflette prove incerte e nessun consenso in merito alla modalità di trasmissione respiratoria di SARS-CoV-2. Per le protezioni oculari i dati sono ancora meno certi”.
Chu e i collaboratori riportano che i filtranti facciali e le mascherine multistrato risultano più protettivi delle mascherine confezionate con singolo strato. Questa informazione è fondamentale alla luce della proliferazione di mascherine di stoffa fatte in casa, nella maggior parte monostrato: una mascherina di stoffa ben progettata dovrebbe essere confezionata con tessuto resistente all'acqua, strati multipli e buona vestibilità facciale.[10]
Inoltre, questo studio supporta l’indicazione all’uso universale di mascherine, dimostratesi efficaci sia in ambito sanitario che in comunità. Le prove di una trasmissione pre sintomatica e asintomatica di SARS-CoV-2 consigliano l’adozione universale di distanziamento fisico e delle maschere facciali.
Riferimenti bibliografici
[1] https://accademiadellacrusca.it/it/parole-nuove/distanziamento-sociale/18462
[2] https://www.youtube.com/watch?v=53N8J3xkRbk&t=183s
[3] Ministero della Salute. Domande e risposte - Covid-19 - Come proteggersi
[4] Rapporto ISS COVID-19 n. 53/2020 - Guida per la ricerca e gestione dei contatti (contact tracing) dei casi di COVID-19. Versione del 25 giugno 2020
[5] European Centre for Disease Prevention and Control. Q & A on COVID-19
[6] Regione Toscana. FAQ sul Coronavirus. https://www.regione.toscana.it/-/faq-su-coronavirus
[7] Centers for Disease Control and Prevention, CDC. Coronavirus Disease 2019 (COVID-19). Social Distancing.
[8] Chu DK, Akl EA, Duda S, Solo K, Yaacoub S, Schünemann HJ. Physical distancing, face masks, and eye protection to prevent person-to-person transmission of SARS-CoV-2 and COVID-19: a systematic review and meta-analysis. 2020 Lancet 395 (June): 1973 - 1987. doi.org/10.1016/S0140-6736(20)31142-9,
[9] MacIntyre CR, Wang Q. Physical distancing, face masks, and eye protection for prevention of COVID-19 (Comment) 2020, The Lancet 395 (June): 1950-1.
[10] MacIntyre CR, Chughtai A, Tham CD, Seale H. Covid-19: Should cloth masks be used by healthcare workers as a last resort? 2020 April 9 The BMJ Opinion. 2020.

